| Ve dnech 16.-27. 9. 1997 autor spolu s kolegy
navštívil Medical School, University of Nevada, Reno, v rámci partnerského programu
AIHA, USAID a FM JU. Učelem cesty bylo, mimo jiné, získat konkrétní informace o
fungování amerických nemocnic a systému pojišťoven. Jsou navženy dva
způsoby, jak porovnat efektivnost amerických a českých nemocnic. První způsob
vychází z ceníku medicínských úkonů daného pojišťovnami a z předpokladu, že
lidé v obou zemích stonají přibližně stejně, tj. oba ceníky budou obsahovat
porovnatelné úkony. Tento předpoklad však bohužel není splněn a bylo by nutné
nejprve provést vyrovnávací transformaci jednoho systému na druhý na základě
četností výskytů chorob. Druhý způsob porovnání vychází z analýzy nákladů a
spokojenosti pacientů s provedenou léčbou.
1. Motivace
Odpověď na otázku položenou v názvu článku není jednoduchá, a pravděpodobně ani
jednoznačná. K úvahám o tomto problému autora přiměla výroční zpráva nemocnice
Washoe Health system z roku 1996, ze které ocituji následující údaje:
Výnosy
částka účtovaná pacientům 515 282 300
Nezaplacené účty (nepojištěné osoby apod.) 235 995 639
Disponibiíní výnosy 279 286 661
Náklady
Mzdy 104 421 957
Léky a strava 32 831 695
Služby, platby specialistům 71 822 853
Pojištění, údržba 28 392 980
Úroky z půjček 8 182 347
Odpisy budov a zařízení 11 655 113
Fondy a investice 21 979 716
Celkové náklady 279 286 661
Pozoruhodný je fakt, že ačkoliv téměř polovina účtovaných částek nebyla
nemocnici zaplacena, přesto nemocnice velmi dobře prosperuje a zbývají jí prostředky
na investiční a jiné fondy. Jaké je možné vysvětlení? První, že ceník
medicínských úkonů je nadhodnocen a proto účtované částky neodpovídají
realitě. Druhé, že americké nemocnice (a pacienti) se chovají podstatně efektivněji
než naše, ať už v důsledku konkurenčních tlaků anebo dobře navrženého
zdravotního systému. Možná je samozřejmě i kombinace obou zmíněných i celé řady
dalších příčin.
Pro první vysvětlení by mohla hovořit hypotéza, pokud by se potvrdila, že fenomén
nezaplacených účtů postihuje každé zdravotnické zařízení a ztráty jsou tedy do
cen již započítány. Kdyby ceník lépe odpovídal skutečným nákladům, neplatiči
by tím nevymizeli, jen by došlo ke krachu většiny nemocnic a tím i celého
zdravotnického systému. Tuto otázku asi jednoznačně nerozhodneme.Otázku efektivnosti
chování jednotlivých nemocnic je možné zodpovědět pouze v rámci jedné země a
jednoho zdravotního systému, takže tento problém zde také nebudeme řešit, avšak
porovnat celkově dva odlišné systémy prostřednictvím faktického čerpání
lékařské péče možné je.
2. Způsoby porovnání zdravotních systémů
V následujících kapitolách jsou ukázány dva způsoby porovnání úrovně zdravotní
péče dvou odlišných systémů.
Pro porovnání dvou systémů by bylo možné použít finanční ukazatel spotřeby
lékařské péče na hlavu, přepočítaný na základě směnného kurzu anebo kurzu
stanoveného na základě kupní síly obyvatelstva. Tento způsob porovnání by ale mohl
podstatným způsobem zkreslit výsledky, protože do zmíněných kurzů není
započítána celá řada dalších vlivů, např. skladba nákladů na základní
životní potřeby, zvyklosti týkající se zdravotního standardu v dané zemi apod.
2.1 Porovnání efektivnosti na základě analýzy diagnóz
Ve Spojených státech mají tzv. DRG systém (Diagnostice Related Groups), o kterém se u
nás také uvažuje. Principem tohoto systému je, že za diagnózu z určité skupiny
příbuzných diagnóz dostane nemocnice od pojišťovny pevnou částku nezávisle na
skutečných nákladech léčby. Ceník byl stanoven na základě dlouhodobých
pozorování. Nemocnice je tak stimulována provést léčbu co nejlevněji, aby byla
zisková, ale natolik kvalitně, aby právníci nemohli nemocnici žalovat a aby nemocnice
neztratila dobrou pověst a zákazníky.
V obou zemích existuje (nebo se u nás alespoň chystá) seznam diagnóz na jedné
straně a seznam medicínských úkonů na straně druhé. Každá diagnóza a každý
úkon je nějak finančně ohodnocen. Navíc, každé diagnóze může příslušet
standardní soubor úkonů, které se při dané diagnóze s pacientem provádějí. Tento
soubor však může být v každé zemi jiný a praxe se jím nemusí řídit.
Pro srovnání systémů navrženým způsobem je nezbytné zajistit jednotný seznam
úkonů, které je z lékařského hlediska vhodné (při stanovení dané diagnózy)
provést. Ve spolupráci s lékaři v obou zemích by bylo možné takový seznam
připravit. Tento soubor může například vycházet ze statistik zjištěných diagnóz
populace a může obsahovat úkony s různými vahami podle četnosti výskytu
příslušné diagnózy na hlavu. Příklad souboru je v Tab. 1.  Pokud by se však ukázalo, že skladby
diagnóz populace obou systémů jsou výrazně odlišné, porovnání by se tímto
způsobem nedalo provést. Pokud by se však ukázalo, že skladby
diagnóz populace obou systémů jsou výrazně odlišné, porovnání by se tímto
způsobem nedalo provést.
Zvolili jsme tedy referenční soubor úkonů, který zahrnuje dostatečně široké
spektrum úkonů schopné charakterizovat oba systémy. Nyní spočteme finanční
ohodnocení vybraného souboru v ceníku českých a amerických pojišťoven. Dostaneme
tak ceny PCZ a PUS. Pak zvolíme určitý testovací soubor diagnóz a pro každou z nich
vyčíslíme její ocenění pojišťovnou na bázi úkonů, které se v té které zemi
pro danou diagnózu průměrně skutečně provádějí. Tyto údaje by bylo možné
získat ve spolupráci s pojišťovnami a zdravotnickými zařízeními. Pro každou
zkoumanou diagnózu tedy máme hodnoty DCZ a DUS. 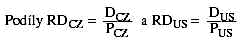 pak představují relativní ceny jednotlivých diagnóz
vzhledem ke zvolenému ideálnímu vzorku úkonů. Jestliže RDA > RDB, kde A a B
představují některé z označení CZ a US, znamená to, že pro léčení jedné a té
samé diagnózy vynaloží pojišťovny v systému A relativně více prostředků, než v
systému B. Slovo „relativně“ zde znamená, že porovnání se vztahuje ke stejnému
referenčnímu souboru úkonů. Nerovnost relativních cen léčení diagnóz v obou
systémech může mít několik příčin pak představují relativní ceny jednotlivých diagnóz
vzhledem ke zvolenému ideálnímu vzorku úkonů. Jestliže RDA > RDB, kde A a B
představují některé z označení CZ a US, znamená to, že pro léčení jedné a té
samé diagnózy vynaloží pojišťovny v systému A relativně více prostředků, než v
systému B. Slovo „relativně“ zde znamená, že porovnání se vztahuje ke stejnému
referenčnímu souboru úkonů. Nerovnost relativních cen léčení diagnóz v obou
systémech může mít několik příčin
- systém A provádí pro léčení dané diagnózy navíc úkony, které systém B
neprovádí,
- systém A oceňuje úkony prováděné při léčení dané diagnózy v souhrnu výš
než systém B, celkový efekt je však určen jejich souhrnným působením. Příčiny
mohou působit i protichůdně.
S pomocí testovacího souboru diagnóz ověříme hypotézu, že český zdravotní
systém vynaloží ve výše uvedeném smyslu relativně více prostředků na léčbu
než systém americký. Možná je samozřejmě i opačná hypotéza. Pro všechny
diagnózy z testovacího souboru 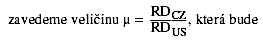 větší než 1, jestliže český systém vynakládá na léčbu dané diagnózy
relativně více prostředků než systém americký, a menší než 1, je-li tomu naopak.
V případě indiferentnosti obou systémů platí µ = 1. Hypotéza pak bude ve tvaru µ
> 1 a pro její otestování použijeme průměrnou veličinu z testovacího souboru
diagnóz.
větší než 1, jestliže český systém vynakládá na léčbu dané diagnózy
relativně více prostředků než systém americký, a menší než 1, je-li tomu naopak.
V případě indiferentnosti obou systémů platí µ = 1. Hypotéza pak bude ve tvaru µ
> 1 a pro její otestování použijeme průměrnou veličinu z testovacího souboru
diagnóz.
2.2 Porovnání efektivnosti na základě analýzy nákladů a užitku z léčby
Další postup prací v této oblasti by mohla být analýza relativní úrovně
zdravotnických služeb založená na poměru relativních nákladů na léčbu
vztažených k průměrné spotřebě na hlavu, příp. reprezentativnímu koši zboží,
a spokojenosti pacientů vyjádřené číselnou hodnotou na základě rozsáhlého
dotazníku (výzkum spokojenosti pacientů se v USA na federální úrovni skutečně
provádí), se zde míní hodnota na hlavu, aby byla porovnatelná pro různě velké
populace. Smyslem veličiny „průměrná spotřeba na hlavu“ je jistá míra
celkových životních nákladů pacienta za sledované období (např. 1 rok). Aby byla
porovnatelná pro různě velké populace, je agregátní spotřeba přepočítána na
jednoho obyvatele.Jestliže jsou průměrné spotřeby na hlavu v České republice a USA
APCZ a APUS, náklady na léčbu určité diagnózy DCCZ a DCUS a spokojenost (jistá
míra užitku) pacienta s léčbou UCZ a UUS (vyjádřená například na stupnici 0 až
10, řekněme s přesností na dvě desetinná místa), jsou relativní užitky z léčby
přepočtené na životní úroveň dané země 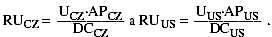 Zlomky vyjadřují, že relativní užitek z léčby je
přímo úměrný spokojenosti s léčbou a nepřímo úměrný relativní ceně léčby
(DC/AP) která přibližně vyjadřuje, jaký zlomek životních nákladů byl vynaložen
na léčbu. Špatná a levná léčba pak může v tomto smyslu dopadnout stejně jako
léčba dobrá a nákladná. Stejně jako v předchozím modelu, můžeme testovat
hypotézu Zlomky vyjadřují, že relativní užitek z léčby je
přímo úměrný spokojenosti s léčbou a nepřímo úměrný relativní ceně léčby
(DC/AP) která přibližně vyjadřuje, jaký zlomek životních nákladů byl vynaložen
na léčbu. Špatná a levná léčba pak může v tomto smyslu dopadnout stejně jako
léčba dobrá a nákladná. Stejně jako v předchozím modelu, můžeme testovat
hypotézu 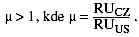 Pro tento model jsou
zapotřebí makroekonomické údaje o průměrné spotřebě na hlavu, skutečné náklady
na léčbu a číselně ohodnocená kvalita léčby. Pro tento model jsou
zapotřebí makroekonomické údaje o průměrné spotřebě na hlavu, skutečné náklady
na léčbu a číselně ohodnocená kvalita léčby.
3 Způsob realizace
Autor hodlá navržená porovnání českého a amerického systému provést prvním z
navržených způsobů v rámci projektu „Zavedení vzdělávacího programu
Zdravotnický management v ČR“ ve spolupráci s University of Nevada, Reno, University
of Nevada, Las Vegas, a nemocnicí v Jindřichově Hradci. Požadované údaje by mohly
být čerpány z dokumentů Medicare Cost Report a RVU Reimbursement Schedule (ve
spolupráci s University of Nevada) a z údajů českého zdravotnického systému (ve
spolupráci s nemocnicí v Jindřichově Hradci a zdravotními pojišťovnami, zejména
VZP).
Druhý způsob porovnání by byl náročný, protože na české straně většinou
nejsou k dispozici konkrétní údaje o spokojenosti pacientů (byl by nutný rozsáhlý
sociologický výzkum v této oblasti) a na americké straně jsou veřejně přístupné
pouze údaje na agregátní úrovni (průměrné ohodnocení jednotlivých nemocnic).
* Příspěvek vznikl v rámci projektu agentury AIHA a USAID
„Zavedení vzdělávacího programu Zdravotnický management v ČR“ a za částečné
podpory grantu FRVŠ MŠMT č. VS 96063 „Multidisciplinární přístupy k podpoře
rozhodování v ekonomii a managementu“.
Jan Plešingr
Fakulta managementu VŠE,
katedra matematických metod,
Jindřichův Hradec |

